Enfermedad actual:
Mujer de 54 años que consulta por cuadro de 7 meses de evolución de debilidad en ambos miembros inferiores, que progresivamente imposibilitan la deambulación. Además de 45 días de evolución presenta debilidad en ambos miembros superiores asociada.
Al interrogatorio dirigido refiere cuadro de 20 días de evolución caracterizado por náuseas y vómitos biliosos (intolerancia oral). Sus familiares refieren pérdida de peso y disminución del apetito de un año de evolución. Ausencia de otra sintomatología agregada.
Antecedentes personales:
Ocupación: Desempleada
Enfermedades del adulto:
- Patología psiquiátrica no filiada, presentando delirios y alucinaciones en la actualidad.
- Diabetes mellitus tipo II (Octubre 2025)
- Fractura de cabeza femoral derecha no pasible de tratamiento: diagnosticada en contexto de estudio por dificultad en la marcha donde se observa trazo fracturario. (Enero 2026)
Antecedentes obstétricos: Gestas 2. Partos 2.
Hábitos tóxicos: Ex etilista de jerarquía (abandono de hábito hace 8 años).
Internaciones previas:
- Octubre-Noviembre 2025 en Hospital Centenario: Internacion por urosepsis por lo que realizó tratamiento con piperacilina-tazobactam por 7 días dirigida a aislamiento de Proteus mirabilis en hemocultivos y urocultivo. Presentó como complicaciones:
- Requerimiento de oxigenoterapia por lo que se realizó angiotomografía con protocolo para tromboembolismo pulmonar, sin hallazgos positivos para el mismo.
- Hiperglucemia sostenida con aumento de valor de hemoglobina glicosilada, por lo que se decide insulinización.
- Distensión abdominal en contexto de constipación con requerimiento de tratamiento con catárticos.
- Taquicardia paroxística supraventricular, por lo que se sugieren su pase a Unidad de Cuidados Intermedios (UCIM) para un monitoreo continuo y tratamiento con flecainida, con mejoría posterior.
- Presentó episodios de vómitos y diarrea con visualización de Ascaris lumbricoides por lo que realizó tratamiento con mebendazol.
- Noviembre-Diciembre 2025 en Hospital Roque Saénz Peña: Internación por bacteriemia a Proteus mirabilis con foco urinario, por lo que realizó antibioticoterapia dirigida con piperacilina-tazobactam durante 7 días. Presentó además escara sacra sobreinfectada, por lo que realizó antibioticoterapia empírica con trimetoprima-sulfametoxazol durante 10 días.
Antecedentes Traumáticos: ver enfermedades del adulto
Antecedentes Quirúrgicos: Niega.
Antecedentes Transfusionales: No recuerda.
Antecedentes Alérgicos: Niega alergias medicamentosas.
Medicamentos: Omeprazol 20 mg/día, olanzapina 5 mg a la tarde y 10 mg a la noche, lorazepam 2.5 mg a la noche y ½ comp a la tarde, sertralina 50 mg/día, gliclazida 30 mg/día, paracetamol y diclofenac SOS.
Vacunación: Niega vacunas en el último año.
Antecedentes familiares: desconoce.
Exámenes previos:
Laboratorios
- Serologías VIH, VDRL, VHB, VHC (26/11/25 - HRSP): No reactivas
- Hemoglobina glicosilada (23/10/25): 10.5%
- Hemoglobina glicosilada (26/11/25 - HRSP): 7.1%
Estudios por imágenes
- Tomografía de tórax sin contraste EV (31/10/25): Áreas en vidrio esmerilado parcheado, que en esta ocasión comprometen a ambos lóbulos superiores pulmonares. Se observan micro nódulos subpleurales bibasales de 3mm. Hallazgos que podrían corresponder en primera instancia, a proceso inflamatorio infeccioso. Cotejar con datos clínicos. La porción visualizada de la glándula tiroides es de características normales. Las estructuras vasculares supraaórticas son de características normales, permeables.La aorta ascendente, el cayado y la aorta descendente son de calibre y trayecto conservados, permeables. Las estructuras venosas mediastinales: vena cava superior, vena cava inferior, venas pulmonares superiores e inferiores y venas ácigo-hemiácigos, son de calibre y trayecto conservado, permeables. La arteria pulmonar y sus ramas son de calibre y trayecto conservados, permeables. Relación aórtico-pulmonar conservada.Cardiomegalia. El pericardio es de espesor conservado. El esófago con contenido líquido. El mediastino está en posición central. No se observan adenomegalias mediastinales, axilares o hiliares. El árbol traqueobronquial no presenta alteraciones. No se observa engrosamiento o derrame pleural. Cambios degenerativos a nivel de la columna dorsal.
- Tomografía de abdomen y pelvis sin contraste EV (31/10/25): Contamos con TC previa del día 24-10-2025. El hígado es de forma, tamaño y situación habituales. Su superficie es lisa, y sus bordes son agudos. No presenta alteraciones densitométricas ni efectos de masa focales. Tener en cuenta que la falta de contraste EV disminuye significativamente la sensibilidad del método. La vía biliar intra y extrahepática es de calibre conservado. La vesícula biliar es de forma, tamaño y situación normales. Se observan dos imágenes litiásicas calcificadas. Se sugiere valoración con estudio ecográfico dirigido. Esplenomegalia homogénea. Presenta marcada circulación colateral periesplénica. El eje esplenoportal es de calibre y trayecto conservado, permeable. El páncreas es de características normales. El conducto de Wirsung es de calibre conservado, sin efectos de masa. Las glándulas adrenales son normales. Ambos riñones son de forma, tamaño y situación habituales, sin evidencia de alteraciones calicopiélicas ni ureterales. Áreas focales hiperdensas en corteza de ambos riñones, debe descartar en primera instancia pielonefritis. La aorta abdominal, así como también las arterias ilíacas primitivas, internas, externas y femorales, son de calibre y trayecto conservados. La vena cava inferior, así como también las venas ilíacas primitivas, internas, externas y femorales, son de calibre y trayecto conservados. No se observan adenomegalias intraperitoneales, retroperitoneales, ilíacas o inguinales. No se observan alteraciones a nivel del tracto gastrointestinal. Escaso líquido libre en fosa iliaca derecha. Vejiga sin repleción que impide la valoración parietal. Presenta sonda balón en su interior. Útero en AVF. No se visualizan alteraciones a nivel anexial. No se observan alteraciones a nivel de los tejidos blandos que componen la pared abdomino-pelviana. Fenómenos Espondilo Artrósicos a predominio dorsal. No se identifican lesiones líticas o blásticas en las estructuras óseas evaluadas. Los cortes que pasan por las bases pulmonares muestran áreas en vidrio esmerilado y patrón micronodular con tendencia a coalescer en regiones bibasales a predominio posterior.
- Ecocardiograma doppler (30/12/25): Fey 65%. Estudio dentro de parámetros normales.
Examen físico:
Impresión general: Regular estado general.
Signos vitales: TA 105/65 mmHg, FC 100 lpm, FR 16 rpm, T° 35.9ºC, SatO2 99% (0.21) HGT 101 mg/dl.
| Peso: 120 | Altura: 165 | IMC: 44.08 |
Piel: sin alteraciones pigmentarias.
Cabeza: Ojos: conjuntivas rosadas, escleras blancas. Movimientos oculares no dolorosos. Fosas nasales: permeables sin secreciones ni epistaxis. Puntos sinusales negativos. Cavidad bucal: mucosas secas. Lengua central sin lesiones. Alopecia difusa a nivel de cuero cabelludo.
Cuello: cilíndrico, simétrico, no se palpan adenopatías ni tiroides. Sin ingurgitación yugular. Pulsos carotídeos simétricos, sin soplos.
Tronco: diámetro anteroposterior normal. Mamas: No evaluado. Columna: sonora, indolora. Puño-percusión: negativa bilateral.
Aparato Respiratorio: respiración costo abdominal, sin utilización de músculos accesorios, reclutamiento abdominal, tiraje intercostal/supraclavicular, ni aleteo nasal. Expansión de bases y vértices conservada. Excursión de bases conservadas. Sonoridad conservada. Murmullo vesicular conservado, sin ruidos agregados.
Aparato Cardiovascular: ritmo cardíaco regular, ruidos cardíacos normofonéticos, sin soplos ni R3/R4.
Abdomen: abdomen globuloso. Intertrigo en pliegues abdominales. Sin estigmas de circulación colateral ni cicatrices. Blando, depresible, doloroso a la palpación difusa, sin defensa ni descompresión. Sin visceromegalias. Timpanismo conservado. Traube libre. Ruidos hidroaéreos conservados.
Neurológico: Vigil, orientada en tiempo, espacio y persona. Lenguaje: nomina y repite. Comprende: comandos y órdenes complejas. Pupilas: isocóricas reactivas y simétricas. Movimientos oculares externos: completos. Pares craneales: impresionan conservados. Reflejos osteotendinosos: no es posible evaluarlos por falta de colaboración. Sensibilidad: táctil superficial conservada. Coordinación: sin alteraciones. Respuesta plantar: indiferente bilateral. Hoffman: negativo bilateral. Marcha no es posible evaluar. Sin signos meníngeos.
Extremidades: Superiores: Tono, trofismo y movilidad conservados. Pulsos conservados. Sin edema ni adenopatías. Inferiores: Paresia crural derecha 2/5, paresia crural izquierda 3/5. Homans y Ollows negativos. Sin edemas ni adenopatías. Hematoma compatible con antecedente traumático en ambas rodillas. Región Perineal y Genital: Sonda vesical permeable. Escara sacra sin signos de flogosis.
Exámenes complementarios actuales:
| Laboratorio: | Dia 0 | Dia 17 | Dia 25 | Dia 26 | Dia 28 |
| Hemoglobina (g/dL) | 11.5 | 8 | 6.3 | 8.8 | 9.2 |
| Hematocrito (%) | 32 | 23 | 22 | 27 | 29 |
| VCM (fl) | 86.4 | 88.5 | - | 91.8 | 93.8 |
| HCM (pg) | 30.7 | 30.5 | - | 30.1 | 30.3 |
| Glóbulos blancos (/mm) | 8940 | 6920 | - | 6120 | 3990 |
| Neutrófilos (%) | - | 69 | - | 71 | 62 |
| Eosinófilos (%) | - | 2 | - | 1 | 2 |
| Basófilos (%) | - | 0 | - | 0 | 0 |
| Linfocitos (%) | - | 21 | - | 21 | 30 |
| Monocitos (%) | - | 6 | - | 6 | 6 |
| Plaquetas (/mm) | 99000 | 227000 | - | 162000 | 155000 |
| Glicemia (mg/dl) | 184 | 109 | - | 150 | 112 |
| Urea (mg/dl) | 16 | 13 | - | 16 | 10 |
| Creatinina (mg/dl) | 0.78 | 0.60 | - | 0.43 | 0.28 |
| Sodio (mEq/l) | 128 | 132 | - | 137 | 136 |
| Potasio (mEq/I) | 2.55 | 2.78 | - | 3.15 | 3.04 |
| Cloro (mEq/l) | 84 | 93 | - | 104 | 100 |
| Calcio (mg/dL) | 6.6 | - | - | 7.2 | 7 |
| Fósforo (mg/dL) | 3.7 | - | - | 3 | 1.8 |
| Magnesio (mg/dL) | 1.5 | - | - | 1.5 | 1.7 |
| pH | 7.48 | - | 7.39 | 7.38 | - |
| pCO2 (mmHg) | 41.9 | - | 36.9 | 39.4 | - |
| pO2 (mmHg) | 46.7 | - | 73.7 | 147.7 | - |
| Exceso de base (mmol/L) | 6.8 | - | -2.5 | -1.9 | - |
| HCO3 (mmol/L) | 30.8 | - | 22.2 | 23 | - |
| SatO2 (%) | 81.9 | - | 97.5 | 99.1 | - |
| Ácido láctico (mmol/L) | 5 | - | 1.66 | 1.78 | - |
| Bilirrubina total (mg/dL) | 1.68 | - | - | 0.80 | 0.47 |
| TGO (UI/L) | 40 | - | - | - | 37 |
| TGP (UI/L) | 15 | - | - | - | 19 |
| FAL (UI/L) | 126 | - | - | - | 123 |
| GGT (UI/L) | 122 | - | - | - | 122 |
| Amilasa (UI/L) | 12 | - | - | - | - |
| LDH | - | - | - | - | - |
| Proteínas totales (g/dL) | 7 | - | - | - | 5.9 |
| Albúmina (g/dL) | 2.4 | - | - | - | - |
| PCR (mg/L) | 24 | 8.3 | - | 40.5 | - |
| VES | - | 82 | - | - | - |
| TP (seg) | 15.7 | - | - | - | - |
| KPTT (seg) | 21 | - | - | - | - |
- Electrocardiograma 12 derivaciones (Dia 0): ritmo regular, sinusal, FC 100 lpm, eje cardíaco -18°, intervalo PR 0.12 seg, segmento QRS 0.08 seg, intervalo QT 0.44 seg.
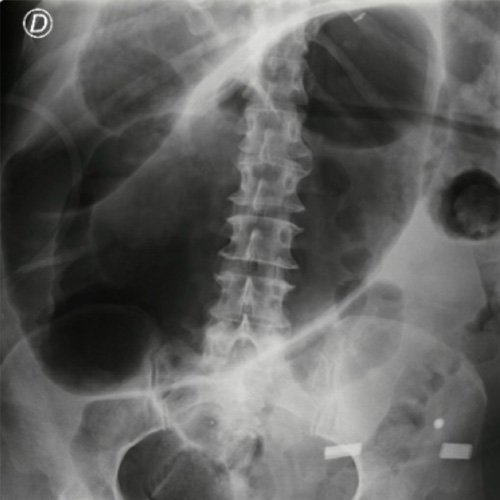
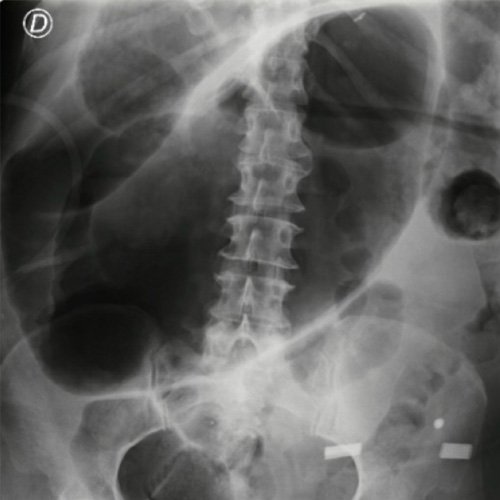
- Radiografía de tórax/abdomen (Dia 1): No se observan infiltrados pleuroparenquimatosos, senos costofrénicos y cardiofrénicos libres. Sin signos de neumoperitoneo, impresiona signo de grano de café en radiografía de abdomen directa de pie.
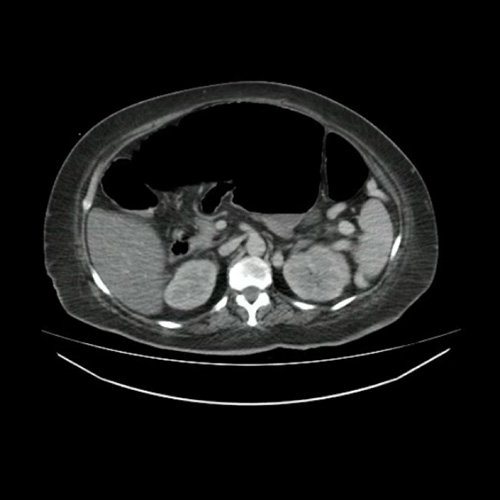
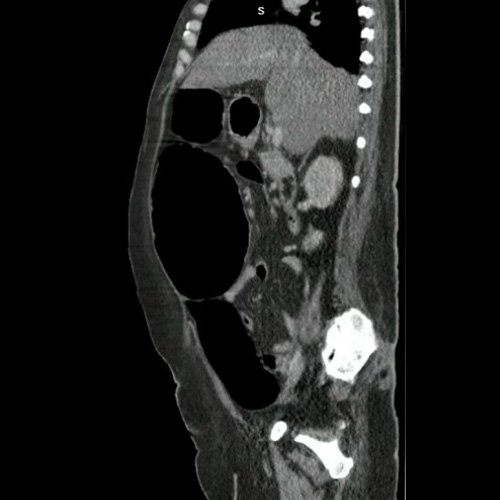
- Tomografía de abdomen y pelvis con contraste EV (Día 1): Sonda esofagogástrica con extremo distal en cuerpo gástrico. El hígado es de forma, tamaño y situación habituales. Su superficie es lisa, y sus bordes son agudos. Signos de esteatosis difusa. No presenta alteraciones densitométricas ni efectos de masa focales. La vía biliar intra y extrahepática es de calibre conservado. Litiasis vesicular. El bazo es de forma, tamaño y situación normales. El páncreas es de características normales. El conducto de Wirsung es de calibre conservado. Las glándulas adrenales son normales. Ambos riñones son de forma, tamaño y situación habituales. Concentran y eliminan normalmente la sustancia de contraste, sin evidencia de alteraciones calicopiélicas ni ureterales. La aorta y la vena cava inferior así como también los vasos ilíacos y femorales, son de calibre y trayecto conservados. Presencia de Shunt espleno-renales con aumento del calibre en el afluente de la vena renal izquierda (21 mm). Permeables. No se observan adenomegalias intraperitoneales, retroperitoneales, inguinales ni ilíacas. Fecalomas múltiples que obliteran la totalidad de la luz de fondo cecal, colon ascendente y ampolla rectal alcanzando en este último un diámetro T máximo de 60 mm determinando áreas de atrapamiento aéreo intermedias en colon sigmoides y colon transverso alcanzando en este último un diámetro luminal máximo de 38 mm. No se observa líquido libre, neumoperitoneo, así tampoco de colitis y/o úlceras estercoráceas. No se observa compromiso de asas delgadas. Vejiga sin repleción con sonda balón en su interior. Cambios degenerativos raquídeos. Edema de tejidos blandos en región sacra, llamando la atención una irregularidad de los platillos vertebrales con aumento del espacio intersomático a nivel de la transición lumbosacra (L5-S1) la RMI aportaría mayor información.
- Orina completa (Dia 6): color amarillo, aspecto opalescente, densidad 1003, pH 7, proteinuria 1+ (g/l). Glucosuria No detectable, cetonuria no detectable, pigmentos biliares no detectable, urobilinas 1+, hemoglobina 4+, hematíes >20 x campo de 400x, leucocitos >20 x campo de 400x, piocitos 3-4 x campo de 400x, células epiteliales 3-4 x campo de 400x, cilindros no se observan. Observaciones: campo cubierto de gérmenes.
- Urocultivo (Dia 6):
- Escherichia coli >100.000 UFC/ml. Resistente: ampicilina y trimetoprim/sulfametoxazol. Sensible: amikacina, amoxicilina - ácido clavulánico, cefazolina, cefepime, ceftazidima, ceftriaxona, ciprofloxacina, ertapenem, fosfomicina, gentamicina, nitrofurantoína, piperacilina-tazobactam.
- Serologías Chagas, VIH, VDRL, VHC, VHB (Dia 9): No reactivas
- Perfil hierro (Dia 9):
| Hierro (60-160 ug/dl) | 91 |
| TIBC (228-428 mg/dl) | 125 |
| % saturación Transferrina (20-55%) | 72.8 |
| Ferritina (15-150 ng/ml) | 697.3 |
- Dosaje de ácido fólico (Dia 10): 1.49 ng/ml (5.39-20).
- Dosaje de vitamina B12 (Dia 10): Sin reactivos.
- Videoendoscopia alta (Dia 10): ESÓFAGO: Cambio mucoso a 35 cm de arcada dental superior, coincidente con compresión diafragmática. Imágenes algodonosas blanquecinas menores a 3 mm compatibles con Candidiasis esofágica grado I. ESTÓMAGO: reflujo biliar moderado. Por retroflexión, cardias competente. Techo y cuerpo: mucosa características normales. Antro: Mucosa eritematosa. Se toman biopsia para descartar presencia de Helicobacter-pylori. Píloro centrado y permeable. DUODENO: Bulbo y 2° porción sin alteraciones. Conclusión: gastropatía antral. Candidiasis esofágica grado I.
- Videocolonoscopia (Dia 10): Informe: Se progresa el endoscopio sin dificultad hasta ciego identificándose válvula ileocecal. Ésta última de aspecto conservado. Abundantes restos de materia fecal que dificultan la correcta visualización mucosa. Colon derecho impresiona aumentado de diámetro. No identifico lesiones obstructivas : de gran tamaño. Hemorroides internas congestivas, sin estigmas de complicación. Conclusión:abundantes restos de materia fecal. Sin lesiones obstructivas de gran tamaño.
- Hemoglobina glicosilada (Dia 14): 4.2%
- Electromiografía de miembros inferiores (Dia 17): Músculos Explorados: Vasto interno, Tibial Anterior, Extensor Común de los dedos, Gemelo interno, Pedio. Estado de reposo: Silencio Bioléctrico en los territorios explorados. Esfuerzo voluntario máximo: Trazados neurogénicos intermedios pobres en los territorios de ambos CPE y CPI, bilateral. NEUROCONDUCCIÓN MOTORA DE MMII: nervio CPE izquierdo latencia segmentaría al ECD 6.6 mseg, latencia segmentaría al EPH 16.2 mseg. Nervio CPE derecho latencia segmentaría TA 6.1 mseg. Potenciales Evocados Motores de amplitud disminuida (Sin efector muscular distal). CONCLUSIÓN: EL PRESENTE ESTUDIO ES COMPATIBLE CON: NEUROPATÍA DE AMBOS MIEMBROS INFERIORES, DISTRIBUCIÓN SIMÉTRICA, CON PATRÓN DE LESIÓN AXONOMIELINOPATICO, DE GRADO SEVERO.
- Biopsia gástrica (Dia 20): antro y cuerpo gástrico gastritis crónica antrocorporal de grado leve a moderado, con hiperplasia de células oxínticas parietales y leves dilataciones quísticas glandulares a nivel de la mucosa corporal. No se observa atrofia glandular ni metaplasia intestinal. con coloración especial de giemsa modificado no se reconoce la presencia de helicobacter pylori.
- Perfil lipídico (Dia 22):
| Colesterol total (mg/dl) | 170 |
| HDL (mg/dl) | 26 |
| LDL (mg/dl) | 82 |
| Triglicéridos (mg/dl) | 310 |
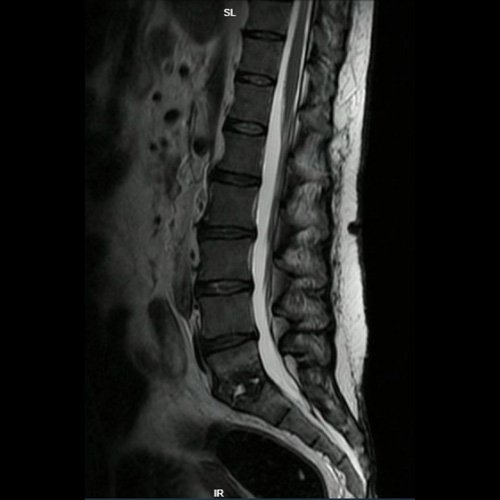
- RMI de columna lumbosacra con contraste EV (Día 23) Se observa al disco intervertebral L5-S1 con alteración en su morfología y señal, con destrucción del mismo, asociándose a erosión y pérdida de la arquitectura normal de los platillos adyacentes. Dicha lesión presenta realce tras la administración de contraste e.v. sin visualizarse francas colecciones ni compromiso del muro posterior. Hallazgos que corresponden a proceso inflamatorio-infeccioso (espondilodiscitis). Cotejar con clínica y laboratorio del paciente. Lordosis fisiológica y eje lumbar conservados. El resto de los discos intervertebrales visualizados son de altura, morfología e intensidad normal de la señal así como también los demás cuerpos vertebrales, que se informan de morfología e intensidad normal de la señal. El conducto raquídeo es de dimensiones normales. No se observan alteraciones a nivel de la porción visualizada de la médula espinal.
- Hemocultivos por 2 (Día 23): 2/2 Escherichia coli. Sensibilidad similar a informada en urocultivo.
- Urocultivo (Día 23):
- Escherichia coli >100.000 UFC/ml. Sensible: amikacina, amoxicilina-ácido clavulánico, cefazolina, cefepime, ceftazidima, ceftriaxona, ciprofloxacina, ertapenem, fosfomicina, gentamicina, nitrofurantoína, piperacilina-tazobactam. Resistente: trimetoprima-sulfametoxazol
- Proteus Mirabilis 10.000 - 100.000 UFC/ml.
- Ecocardiograma (Día 24): FEY 70%. Ventrículo izquierdo de dimensiones normales. Espesor parietal normal. Índice de masa del VI normal. Engrosamiento parietal normal. Función sistólica global conservada. Aurícula izquierda de dimensiones normales. Ventrículo derecho de dimensiones normales, con índices de función sistólica preservados. Aurícula derecha de dimensiones normales. Válvula aórtica con apertura y cierre normal. Válvula mitral normal con apertura y cierre normal, Calcificación leve del anillo posterior. Válvula pulmonar y tricúspide normal. Raíz aórtica de dimensiones normales. Aorta ascendente de dimensiones normales. Cayado aórtico de dimensiones normales. Pericardio normal sin derrame. Vena cava inferior de dimensiones normales con colapso inspiratorio conservado. Sin imágenes sugestivas de vegetaciones valvulares. Sin alteraciones significativas en los flujos analizados.
- IgA total (Dia 28): 664 mg/dl (VN 110-195)
- Ac anti transglutaminasa IgA (Dia 28): Negativo
- Cito fisicoquímico de líquido cefalorraquídeo (Dia 29): color y aspecto cristal de roca. Glucorraquia: 0.70 g/l. Proteinorraquia: 0.61 g/l. Pandy +/-. Elementos: 4 /mm3. VDRL: No reactiva.
Evolución:
Cursa internación en sala general para estudio polineuropatía progresiva por lo que se solicita electromiografía con resultado de patrón de lesión axonomielinopático de grado severo en ambos miembros inferiores.
Durante la internación se constató piuria macroscópica, por lo cual realiza tratamiento dirigido con ampicilina-sulbactam por aislamiento de Escherichia coli en urocultivo.
Presentó hipokalemia en contexto de intolerancia oral y distensión abdominal secundario a múltiples fecalomas, por lo que se realiza tratamiento con sonda nasogástrica a declive y catárticos, con buena respuesta.
A su vez, reevaluando tomografía realizada previamente se solicita resonancia magnética de columna lumbosacra que evidencia hallazgos compatibles con espondilodiscitis a nivel L5-S1, por lo cual se encuentra pendiente realizar punción guiada por tomografía.
Al día 9, en contexto de estudio de anemia, se realizan videoendoscopia digestiva alta y colonoscopía donde se observa como hallazgo patológico candidiasis esofágica, iniciando tratamiento con Fluconazol.
Durante el día 25, en contexto de hipotensión y deterioro del sensorio, se decide su pase a Unidad de Terapia Intensiva, cuadro interpretado como shock. Por presentar hemorragia digestiva alta, se realiza videoendoscopia digestiva alta de urgencia con evidencia de úlcera esofágica y gastropatía erosiva con requerimiento de tratamiento local con adrenalina y transfusión de hemoderivados. Además, se inicia tratamiento con meropenem empírico y completa con ceftriaxona dirigido a aislamiento en urocultivo y hemocultivos de Escherichia Coli.
Cabe destacar que a su ingreso en dicho sector, se constata a la paciente con cuadriparesia, asociado a nivel sensitivo supramamilar, disminución de la sensibilidad hacia caudal y arreflexia.
Al día 26 por presentar buena evolución clínica y estabilidad hemodinámica se decide su pase a sala general, donde se constata parcial mejoría del cuadro polineuropático (sensibilidad conservada, paresia 3/5 de miembro superior izquierdo, 2/5 de miembros inferiores). En este contexto, ante probable etiología inflamatoria, se decide la realización de punción lumbar con evidencia de disociación albumino-citológica.
Pendientes
- Proteinograma por electroforesis.
- Nueva electromiografía.
- Punción biopsia bajo TAC.
- Dosaje vitamina B12.
No hay información disponible.
No hay información disponible.
Presentado por
- Abril Pulenta - Julieta Marquardt
Discusión
- Ranieri Martina
- Pendino Juan Carlos