Mujer de 59 años con shock séptico y derrame pericárdico
Leandro Tosoni y Julieta Marquardt
Sin foto
Palazzesi Valentina - Lagrutta Mariana
Sin foto
Enfermedad actual:
Mujer de 59 años que consulta a la guardia, acompañada por familiares, por cuadro de 15 días de evolución asociado a registros febriles, astenia, mialgias y dolor abdominal difuso.
Por mal estado general e hipotensión, es derivada a la unidad de terapia intensiva, donde cursó internación por 72 hs, por shock séptico con sospecha de foco abdominal/pelviano por lo que realizó antibioticoterapia empírica con vancomicina y piperacilina-tazobactam durante 3 días que se dirige con ceftriaxona a aislamiento de Streptococcus agalactiae en 2 hemocultivos. Requirió vasopresores durante 24 hs.
En dicha unidad se realizó tomografía con hallazgo de lesiones hipodensas en ambos riñones (descritas como probable origen inflamatorio-infeccioso), líquido libre periuterino con reticulación de grasa locorregional. Por hallazgo de hematometra se solicita interconsulta a Servicio de Ginecología, quienes descartan conducta quirúrgica de urgencia.
Asociado presentó como hallazgo derrame pericárdico severo (23 mm circunferencial) sin evidencia de compromiso hemodinámico ni signos de taponamiento con conducta expectante.
Por buena evolución clínica y analítica se decide continuar su internación en sala general.
Antecedentes personales:
- Enfermedades del adulto:
- Cáncer de cuello de útero diagnosticado en 2020 por lo que realizó quimioterapia, braquiterapia y radioterapia en seguimiento por equipo de oncología y ginecología del CEMAR. Con sospecha de recidiva local.
- Diabetes tipo 2 diagnosticada en el año 1998 en contexto de embarazo.
- Hipertensión arterial diagnosticada en el año 1998 en contexto de embarazo.
- Internaciones previas:
- 2023: internación por infección severa de piel y partes blandas en cara lateral de muslo derecho. Realizó tratamiento con ceftriaxona, dirigido a Streptococcus agalactiae aislado en cultivos de toilette.
- Múltiples internaciones por infecciones del tracto urinario.
- Antecedentes Traumáticos: Niega.
- Antecedentes Quirúrgicos: 2 cesáreas.
- Antecedentes Alérgicos: Niega alergias medicamentosas.
- Medicación habitual: Enalapril 10mg/día. Metformina 1g cada 12 hs, gliclazida 30mg por día.
- Hábitos tóxicos: Niega.
Antecedentes familiares:
Madre: Diabetes tipo 2, hipertensión arterial, hipotiroidismo.
Hijos/as: Sanos.
Examen físico: (realizado en sala general)
- Impresión general: Regular estado general. Palidez cutáneo mucosa generalizada.
- Signos vitales: TA 100/70 mmHg, FC 105 lpm, FR 17 rpm, T°35.9 ºC, SatO2 98% (0.21)
- Piel: sin alteraciones pigmentarias, sin cicatrices. Úlcera por presión grado I, interglútea.
- Cabeza: Ojos: conjuntivas rosadas, escleras blancas. Movimientos oculares no dolorosos. Fosas nasales: permeables sin secreciones ni epistaxis. Puntos sinusales negativos. Cavidad bucal: mucosas húmedas. Lengua central sin lesiones.
- Cuello: cilíndrico, simétrico, no se palpan adenopatías ni tiroides. Presenta acceso venoso yugular derecho.
- Tronco: diámetro anteroposterior normal, sin cicatrices. Columna: sonora, indolora. Puño-percusión: negativa bilateral.
- Aparato Respiratorio: respiración costo abdominal, sin utilización de músculos accesorios, reclutamiento abdominal, tiraje intercostal/supraclavicular, ni aleteo nasal. Expansión de bases y vértices conservada. Excursión de bases conservadas. Sonoridad conservada. Murmullo vesicular conservado, rales crepitantes bibasales.
- Aparato Cardiovascular: ritmo cardíaco regular, R1 y R2 hipofonéticos, sin soplos ni R3/R4.
- Abdomen: abdomen plano, sin estigmas de circulación colateral ni cicatrices. Blando, depresible e indoloro. Sin visceromegalias. Timpanismo conservado. Traube libre Ruidos hidroaéreos conservados.
- Neurológico: Vigil, orientado en tiempo, espacio y persona. Lenguaje: nomina y repite. Comprende: comandos y órdenes complejas. Pupilas: isocóricas reactivas y simétricas. Movimientos oculares externos: completos. Pares craneales: impresionan conservados.. Sensibilidad: táctil superficial conservada. Coordinación: sin alteraciones. Respuesta plantar: indiferente bilateral. Hoffman: negativo bilateral.
- Extremidades: Superiores: Tono, trofismo y movilidad conservados. Pulsos conservados. Sin adenopatías. Edema godet 2+. Inferiores: Tono, trofismo y movilidad conservados. Edemas godet 3+ bilaterales, infrapatelares.
- Región Perineal y genital: genitales externos sin lesiones. Tacto rectal negativo para melena.
Exámenes Complementarios:
| Laboratorio: | DÍA 0 | DÍA 3 | DÍA 6 | DÍA 13 |
| Hemoglobina (g/dL) | 10.7 | 8.4 | 9.8 | 9.1 |
| Hematocrito (%) | 33 | 26 | 31 | 29 |
| VCM (fl) | 94.0 | 94.1 | 96.2 | - |
| HCM (pg) | 30.5 | 30.8 | 30.8 | - |
| Glóbulos blancos (/mm) | 19710 | 16660 | 13950 | 5200 |
| Neutrófilos (%) | - | 85 | 81 | 78 |
| Eosinófilos (%) | - | 0 | 0 | 1 |
| Basófilos (%) | - | 0 | 0 | 0 |
| Linfocitos (%) | - | 7 | 8 | 14 |
| Monocitos (%) | - | 4 | 4 | 7 |
| Plaquetas (/mm) | 244000 | 240000 | 150000 | 213000 |
| Glicemia (mg/dl) | 569 | 103 | 230 | 77 |
| Urea (mg/dl) | 72 | 69 | 44 | 23 |
| Creatinina (mg/dl) | 0.75 | 0.56 | 0.38 | 0.31 |
| Sodio (mEq/l) | 126 | 136 | 134 | 132 |
| Potasio (mEq/I) | 5.54 | 4.97 | 4.66 | 3.67 |
| Cloro (mEq/l) | 86 | 104 | 104 | 101 |
| Calcio (mg/dL) | - | 7.7 | - | 7.4 |
| Fósforo (mg/dL) | - | 4.2 | - | 3.1 |
| Magnesio (mg/dL) | - | 2.0 | - | 1.5 |
| pH | 7.34 | 7.38 | - | 7.38 |
| pCO2 (mmHg) | 40.2 | 25.8 | - | 39.7 |
| pO2 (mmHg) | 17.9 | 84.2 | - | 73.7 |
| Exceso de base (mmol/L) | -4.0 | -8.1 | - | -1.5 |
| HCO3 (mmol/L) | 21.4 | 15 | - | 23.1 |
| SatO2 (%) | 15.6 | 95.8 | - | 95.3 |
| Ácido láctico (mmol/L) | 1.67 | 4.46 | - | 2.46 |
| Bilirrubina total (mg/dL) | 0.83 | 1.71 | 0.62 | 0.36 |
| TGO (UI/L) | 43 | - | 177 | - |
| TGP (UI/L) | 40 | - | 109 | - |
| FAL (UI/L) | 190 | - | 236 | - |
| GGT (UI/L) | 117 | - | 154 | - |
| Colinesterasa sérica (UI/L) | - | - | 108 | - |
| Amilasa (UI/L) | 48 | - | - | - |
| Proteínas totales (g/dL) | - | - | 5.9 | 5.4 |
| Albúmina (g/dL) | - | - | 2.3 | - |
| CPK (UI/L) | 68 | - | - | - |
| LDH (UI/L) | 221 | - | - | 282 |
| VES (mm/1° hora) | - | 71 | - | - |
| PCR (mg/L) | 363.4 | 170 | - | - |
| TP (seg) | 16.3 | - | 18.8 | - |
| KPTT (seg) | 30 | - | 29 | - |
LABORATORIOS:
- Orina completa (DÍA 0): color amarillo, aspecto turbio, densidad 1020, pH 5, proteinuria 0.55(g/l) , glucosuria 4+, cetonuria 3+, pigmentos biliares 2+, urobilinas 2+, hemoglobinuria no detectable, hematíes x campo de 400x 0-2, leucocitos x campo de 400x 3-4, piocitos no se observan, células epiteliales x campo de 400x 1-2, Regular cantidad de cilindros granulosos. Observaciones: Uratos amorfos.
- Índices urinarios (DÍA 0): creatinina 75 mg/dl, proteinuria 0.55 g/l, índice proteinuria/creatininuria 731.
- Hemoglobina glicosilada (DÍA 5): 10.6%
- Orina completa (DÍA 6): color amarillo, limpido, densidad 1029, pH 6, proteinuria 0.21 (g/l) , glucosuria 13.29, cetonuria 1+, pigmentos biliares no detectables, urobilinas normal, hemoglobinuria 2+, hematíes 10 x campo de 400x 0-2, leucocitos >30 x campo de 400, piocitos escasosno se observan, células epiteliales 2x campo de 400x 1, cilindros no se observan. Observaciones: elementos levaduriformes.
- Serologías (DÍA 6): VHB VHC no reactivo.
- TSH (DÍA 6): 1.75 UI/ml.
- Serología (DÍA 7): HIV y VDRL negativo
- Proteinograma por electroforesis (DÍA 7): pendiente.
- Panel inmunológico (DÍA 7): FAN, antimúsculo liso (aML), anticuerpo anti microsomales de hígado y riñón (aLMK) negativos.
- Perfil de hierro (DÍA 9): ferremia 30 ug/dl, TIBC 202 ug/dl, %SAT transferrina 14.8 %, ferritina 1929 ng/ml.
- Troponina T ultrasensible (DÍA 10): 958.7 pg/ml
- CFQ liquido pleural (DÍA 13): amarillo opalescente, glucosa 1.27 g/l, proteinas 18.3 g/l, albumina 8 g/l, reaccion de Rivalta 1+, colesterol 29 mg/dl, triglicericos 17 mg/dl, pseudocolinesterasa 685 UI/I, amilasa 16 UI/I, PH 7.41. No se realiza recuento de elementos por presencia de piocitos. Al examen directo: abundante cantidad de leucocitos y hematíes, escasos piocitos y células. Criterios de Light x/3: exudado.
CULTIVOS:
- Hemocultivos x2 (DÍA 1): Positivo para Streptococcus agalactiae. Sensible a ampicilina, bencilpenicilina, clindamicina, eritromicina, levofloxacina.
- Urocultivo (DÍA 1): negativo.
- Coprocultivo (DÍA 5): HAV: Enterococo vancomicina resistente. Toxina para Clostridium difficile negativa.
- Urocultivo (DÍA 7): negativo.
- Hemocultivo x4 (DÍA 10): ¼ positivo staphylococcus epidermidis. ¼ candida tropicalis sensible a anfotericina, caspofungina, fluconazol, micafungina, voriconazol. 2/4 negativos.
- Hemocultivo micologico (DÍA 11): negativo a la fecha.
- Hisopado anal de vigilancia (DÍA 11): se aísla cepa productora de betalactamasa de espectro extendido. No se aísla enterobacteria productora de carbapenemasa ni enterococo resistente a vancomicina
- Cultivo de líquido pericárdico (DÍA 11): negativo a la fecha
- Cultivo de líquido pericárdico para micobacterias (DÍA 11): negativo a la fecha
- Cultivo de líquido pericárdico para mucosas profundas (DÍA 11): negativo a la fecha
- Cultivo de líquido pleural (DÍA 13): Negativo a la fecha.
- Cultivo de líquido pleural para micosis profunda (DÍA 13): Negativo a la fecha.
IMÁGENES:
- Electrocardiograma 12 derivaciones (DÍA 0): ritmo regular, FC 125 lpm, eje cardíaco -10°, intervalo PR 0.12seg, segmento QRS 0.8 seg, sin signos de isquemia aguda.
- Radiografía de tórax frente/perfil (DÍA 0): Mala técnica, no impresiona consolidaciones, índice cardiotorácico aumentado (0.65).
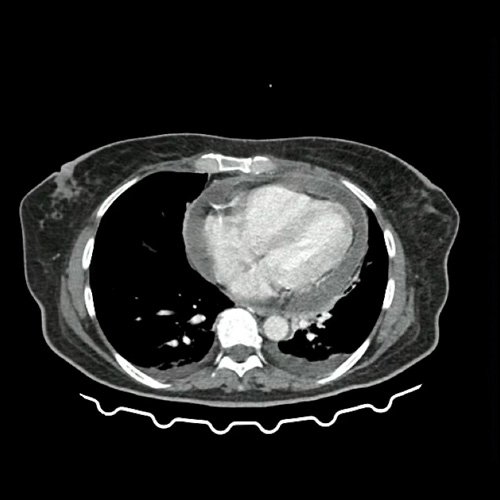
- TAC de tórax, abdomen y pelvis con contraste EV (DÍA 0): La porción visualizada de la glándula tiroides es de características normales. Las estructuras vasculares supraaórticas son de características normales, permeables. La aorta ascendente, el cayado y la aorta descendente son de calibre y trayecto conservados, permeables. Calcificaciones vasculares en aorta y vasos supraaórticos. Las estructuras venosas mediastinales: vena cava superior, vena cava inferior, venas pulmonares superiores e inferiores y venas ácigo-hemiácigos, son de calibre y trayecto conservado, permeables. Acceso venoso yugular derecho. La arteria pulmonar y sus ramas son de calibre y trayecto conservados, permeables. Relación aórtico-pulmonar conservada. El corazón es de tamaño normal. Moderado-severo derrame pericárdico (20 mm de espesor) asociado a realce de hojas pericárdicas. El esófago es de calibre y trayecto normales. El mediastino está en posición central. Leve derrame pleural bilateral a predominio izquierdo, con atelectasia y tractos fibrosos, adyacentes. También se observa tenues opacidades en vidrio esmerilado en los segmentos basales posteriores de ambos lóbulos inferiores, de aspecto inespecífico. El árbol traqueobronquial no presenta alteraciones. Aislada estructura ganglionar, pretraqueal, de rango no megálico. El hígado es de forma, tamaño y situación habituales. Su superficie es lisa, y sus bordes son agudos. No presenta alteraciones densitométricas ni efectos de masa focales. El bazo es de forma, tamaño y situación normales. El eje esplenoportal es de calibre y trayecto conservado. Se observa edema periportal y perivesicular. El páncreas es de características normales. El conducto de Wirsung es de calibre conservado. Las glándulas adrenales son normales. Ambos riñones son de forma, tamaño y situación habituales. Sin evidencia de alteraciones calicopiélicas ni ureterales. Presentan sutiles áreas corticales hipoatenuantes que obligan a descartar proceso inflamatorio-infeccioso, a correlacionar con datos analíticos. Se acompaña de escaso líquido perirrenal bilateral y fascias pararrenales y lateroconales. La aorta, las arterias ilíacas primitivas, internas, externas y femorales, son de calibre y trayecto conservado, con calcificaciones parietales. La vena cava inferior y las venas ilíacas primitivas, internas, externas y femorales son de calibre y trayecto conservados. No se observan adenomegalias intraperitoneales, retroperitoneales, ilíacas ni inguinales. No se observan alteraciones a nivel del tracto gastrointestinal. Vejiga escasamente replecionada, con sonda balón en su interior. Útero en AVF, de forma y tamaño conservado. Presenta realce heterogéneo y contenido hipodenso endocavitario. No se observan alteraciones en topografía anexial. Escasa cantidad de líquido periuterino y perianexial, acompañado de marcada reticulación de la grasa locorregional. No se definen colecciones intraabdominales. Incipientes cambios artrodegenerativos, dorsolumbares y sacroilíacos. Pequeñas hernias inguinales. Discreto edema de la pared abdominopelviana vía biliar intra y extrahepática de calibre conservado. La vesícula biliar es de forma, tamaño y situación normales, sin imágenes que sugieran la presencia de litiasis. Tener en cuenta que este método puede pasar por alto litiasis colesterínicas. (Anexo 1)
- Ecocardiograma doppler (DÍA 2): Conclusiones: Derrame pericárdico severo sin signos de taponamiento. Ventrículo izquierdo de dimensiones diastólicas normales. Espesores parietales normales. Motilidad parietal homogénea y normal. Función sistólica ventricular izquierda conservada. FEY 60%. Aurícula izquierda de tamaño normal. Raíz de aorta normal. Estructuras valvulares normales. Cavidades derechas de tamaño normal. Pericardio con severo derrame circunferencial que rodea el ápex cardíaco, sumatoria anteroposterior 23mm. Sin colapso de cámaras derechas. Vena cava inferior 20mm, sin colapso inspiratorio. Flujo mitral laminar. Relación E/A invertida, sin variabilidad de la onda E. No se observa insuficiencia valvular. Flujo aórtico laminar. No se observa insuficiencia valvular. Flujo tricuspídeo laminar. No se observa insuficiencia valvular. Flujo pulmonar laminar. No se observa insuficiencia valvular.
- AngioTAC de tórax con protocolo para TEP (DÍA 9): Se realiza fase angiográfica con óptima opacificación del tronco de la arteria pulmonar y sus ramas principales derecha e izquierda, lobares y segmentarias proximales, evidenciándose defecto de relleno endoluminal parcial en el tronco de la arteria pulmonar, y para las arterias segmentarias apical y anterior en relación a tromboembolismo pulmonar. Impresiona defecto de relleno en la aurícula derecha, cotejar con ecocardio. También se observa defecto de relleno parcial en vena yugular interna derecha. El corazón es de tamaño normal. Persiste, de mayor jerarquía, que en TC previa, el derrame pericárdico, en esta ocasión presenta a realce y engrosamiento de hojas pericárdicas. A nivel de la aurícula derecha mide 24mm de espesor. Estructuras ganglionares, pre y laterotraqueales, prevasculares ,aumentadas en número y tamaño, destacándose una pretraqueal de rango megálico que mide 13mm, ya visualizada en TC previa. El árbol traqueobronquial no presenta alteraciones. Derrame pleural bilateral de mayor jerarquía que en TC previa, a predominio derecho, con atelectasia pasiva del parénquima pulmonar y tractos fibrosos, adyacentes. Se observa área en vidrio esmerilado en segmento posterobasal del LID, ya visualizado en TC previa. Escaso liquido libre perihepático. Realce de paredes vesiculares. Edema del TCS generalizado. Cambios osteodegenerativos de los cuerpos dorsales evaluados.
- Ecocardiograma doppler (DÍA 9): Ventrículo izquierdo de dimensiones diastólicas normales. Espesores parietales normales. Movimiento anormal del septum. Resto de la movilidad parietal homogénea y normal. Función sistólica ventricular izquierda conservada. FEY 55%. Aurículas izquierda de tamaño normal. Raíz de aorta normal. Estructuras valvulares normales. Sobre la válvula tricúspide se observan dos masas móviles, una de 10 por 7mm, otra de 8 por 6mm. A interpretar en contexto clínico. Vegetaciones infecciosas vs maránticas en contexto de cáncer de cérvix. Otra en válvula pulmonar filiforme de 12mm. Cavidades derechas severamente dilatadas, con hipoquinesia de segmento basal medio de pared libre, con motilidad normal del ápex del VD (signo de McConnell). Función del ventrículo derecho deprimida, S tisular 9 cm/s, TAPSE 9mm. Pericardio marcadamente engrosado, con fibrina. Impresiona contenido denso vs adhesión de membranas pericárdicas sobre pared posterior del VI, con contenido líquido y fibrina distribuyéndose fundamentalmente por pared libre del VD. Vena cavas inferior dilatada, 21mm, colapso <50%.
- Ecocardiograma doppler transesofágico (DÍA 12): Se observan múltiples imágenes de vegetaciones tricuspideas, en la cara auricular de la misma. La más grande de ellas tiene morfología bilobulada (17 por 8mm y 13 por 6mm). Se observan otras vegetaciones de menor tamaño tapizando la cara auricular de la válvula. Leve reflujo valvular. Imagen de vegetación pulmonar difícil de medir por excesiva movilidad. Se observa imagen compatible con absceso del anillo tricuspídeo. Mide 21 por 16mm. Abundante exudado pericárdico. Orejuela izquierda ocupada por material ecogénico que no impresiona trombo pero su origen es difícil de definir. Ventrículo derecho dilatado con severo déficit sistólico.
Evolución:
Cursó internación en sala general por 6 días, afebril, hemodinámicamente estable, con ritmo diurético adecuado, persistiendo taquicardia y progresión de edemas en miembros inferiores y superiores. Continuando con tratamiento con ceftriaxona dirigida a bacteriemia con aislamiento de S. agalactiae.
El Servicio de Ginecología llevó a cabo una evaluación ginecológica, constatándose la ausencia de colección hemática intrauterina.
Por sospecha de melena durante la internación fue evaluada por el Servicio de Gastroenterología. Inicialmente se realizó tratamiento con inhibidores de bomba de protones y por alto riesgo quirúrgico, encontrarse estable hemodinámicamente y con mejoría de hemoglobina y hematocrito se decide posponer la videoendoscopia digestiva alta.
Además, se realizó ecocardiograma de control el día 9, donde persistía el derrame pericárdico severo asociado a engrosamiento del mismo con presencia de vegetaciones en válvulas pulmonar y tricuspídea, dilatación severa de cavidades derechas y disfunción de ventrículo homolateral. Por dicho motivo, se solicitó un angiotomografía de tórax con protocolo para tromboembolismo pulmonar confirmándose el mismo, por lo que se encuentra anticoagulada con enoxaparina.
Se solicitaron nuevos hemocultivos, evaluación por el Servicio de Cardiología y se decidió su paso de Unidad de Cuidados Intermedios.
El DÍA 11 el Servicio de Cirugía Vascular realizó una pericardiocentesis con colocación de drenaje pericárdico y toma de cultivos, evidenciándose la presencia de exudado purulento. Se amplió esquema terapéutico con caspofungina por presencia de Candida tropicalis en hemocultivos.
Durante el DÍA 12, por inestabilidad hemodinámica en contexto de endocarditis infecciosa aguda de válvula tricúspide y pulmonar nativa asociado a derrame pericárdico severo, se decide su pase a unidad de terapia intensiva. Se le realiza ecocardiograma transesofágico, constatando las vegetaciones visualizadas previamente y presencia de un absceso en anillo tricuspídeo. Asimismo, se encuentra en discusión la conducta quirúrgica debido al elevado riesgo de la paciente, debiendo ser reevaluada por equipo de cirugía cardiovascular a los 7 días de la interconsulta (aproximadamente día 20 de internación).
Como complicaciones presentó insuficiencia cardiaca global por lo cual realizó balances negativos con diuréticos de asa. Además, por presencia de derrame pleural de escasa cuantía se realiza toracocentesis diagnóstica con líquido con características de exudado y toma de cultivos.
Por encontrarse estable hemodinámicamente, afebril y con buen ritmo diurético se decide nuevamente su paso a sala general el día 13 de internación.
Pendientes:
- Seguimiento de cultivos.
- Reevaluación de conducta quirúrgica.
- Ecocardiograma de control.
- Proteinograma por electroforesis
Discutimos el caso de una paciente mujer de 59 años con shock séptico y derrame pericárdico.
En primera instancia, planteando el estudio del derrame pericárdico, tenemos que tener en cuenta diferentes factores: impacto hemodinámico, tamaño, tiempo de evolución y composición del derrame. Todo esto es para llegar al diagnóstico etiológico del mismo. Cabe mencionar que la evidencia plantea que se debe realizar el análisis del líquido pericárdico en: sospecha de pericarditis purulenta, tuberculosa o neoplásica, taponamiento cardiaco y derrame severo que no responden a antiinflamatorios.
Contextualizando a la paciente que tiene un derrame pericárdico sin impacto hemodinámico, asintomática, severo, agudo. En el estudio ecocardiográfico, inicialmente del día 2 hacia el día 9, cambia de características, siendo informado como marcadamente engrosado, con fibrina, impresiona contenido denso. Se realiza pericardiocentesis con material macroscópicamente purulento. A su vez, se visualizan múltiples vegetaciones en válvula tricúspide y pulmonar. Por lo que interpretamos que la paciente tiene el diagnóstico de una endocarditis infecciosa (EI).
Si hablamos EI, en 2023, la Sociedad Europea de Cardiología plantea la modificación de los criterios de Duke, para aumentar la sensibilidad (70-80 a 85-95) el diagnóstico por incluir otras imágenes a los criterios, ampliar los microorganismos considerados como típicos, manteniendo alta especificidad. Esto nos permite que aumente el crédito en el diagnóstico de las prótesis, en asociación a a dispositivos y hemocultivos negativos ya que tiene en cuenta pruebas moleculares.
Aun así, se mantienen los criterios clínicos, los cuales son dirigidos al diagnóstico de la endocarditis izquierda, conociendo que la endocarditis derecha puede darnos menor sintomatología, retrasando o dificultando el diagnóstico.
Para hablar de EI derecha, es necesario realizar una discusión apartada: corresponden a 5-10% de las EI. Dentro de los factores de riesgos se deben considerar: dispositivos intracardiacos, catéter venosos, usuarios de droga intravenosa y cardiopatías congénitas. Nuestra paciente no presenta ninguno de estos factores de riesgo. La principal causa se mantiene en Staphylococcus aureus, aunque ahora se encuentra en aumento la incidencia de otros gérmenes como estreptococos, en este caso el Streptococcus agalactiae
La EI derecha suele ser menos invasiva que la EI izquierda, atribuyendo esto a que la presión intracardiaca, ya que las cavidades con presiones más altas tienen más predisposición a causar abscesos y destrucción tisular. Además, éstas eran grandes como consecuencia de la menor presión ejercida por las cámaras cardiacas derechas, que permite que las vegetaciones crezcan más que en el lado izquierdo.
Clínicamente se puede presentar con episodios febriles, embolias sépticas con abscesos pulmonares, insuficiencia cardiaca derecha, embolia sistémica (rara, se da si hay compromiso izquierdo o embolismo paradójico), entre otras.
El hecho de que la clínica sea diferente a la endocarditis derecha, que pueda presentarse con síntomas respiratorios o TEP, sin soplos, hace que sea más difícil arribar al diagnóstico o que exista un subdiagnóstico. Además, como en la ecocardiografía puede ser más difícil de evaluar las válvulas derechas, en numerosas ocasiones, es necesaria la ecocardiografía transesofágica.
Si hablamos de los aislamientos microbiológicos de los pacientes, inicialmente el Streptococcus del grupo B (GBS) produce un amplio espectro de enfermedad clínica, actualmente con incremento en número y gravedad de los casos de enfermedades invasivas. La endocarditis infecciosa por GBS es una enfermedad grave y poco frecuente, con características clínicas similares a la EI por Staphylococcus aureus. Tradicionalmente, recomendaron agregar gentamicina a la penicilina o ceftriaxona durante al menos 2 semanas del esquema antibiótico. Sin embargo, no hay evidencia clínica que demuestre superioridad de la terapia combinada respecto a la monoterapia con betalactámicos, y si aumento de la morbimortalidad. La paciente, durante la internación, fue tratada con ceftriaxona dirigida al aislamiento de Streptococcus agalactiae.
Por otra parte, se aísla la candida tropicalis en hemocultivos: la candida tropicalis en EI corresponde al 10-13% de las endocarditis fúngicas. Dentro de los factores de riesgo tenemos: inmunodepresion, cateteres endovasculares, valvular protesicas, sexo masculino.
Los hemocultivos positivos tienen una sensibilidad imperfecta (21%–71%).
El tratamiento de la endocarditis por Candida suele implicar un enfoque combinado de terapia antifúngica e intervención quirúrgica: la terapia antifúngica de elección son las equinocandinas, ya que tiene mejor perfil de seguridad global (menor nefrotoxicidad) y eficacia similar a las preparaciones de anfotericina B en candidemia y candidiasis. Muestran mayor actividad in vitro contra biopelículas de Candida. Estudios recientes plantean que las altas dosis de equinocandinas tienen mejor pronóstico en el tratamiento de infecciones graves. Al recibir el informe de dicho aislamiento, la paciente inicia tratamiento con caspofungina.
Expertos plantean el uso de biterapia, asociando equinocandinas con azoles, sin embargo, no existe evidencia de mejor pronóstico. Cabe destacar de igual manera que en general los pacientes con endocarditis fúngica, al finalizar el tratamiento endovenoso, se mantiene terapia fúngica supresora crónica.
En cuanto a la anticoagulación en EI, no debe iniciarse sólo por el diagnóstico de endocarditis por el alto riesgo de sangrado en sistema nervioso central por embolias, especialmente en EI izquierda. En endocarditis derecha con embolias pulmonares sépticas, la estrategia más respaldada es antibióticos prolongados asociado cirugía si corresponde, reservando anticoagulación para situaciones puntuales. En este caso, por presentar defecto de relleno endoluminal parcial en el tronco de la arteria pulmonar, en relación a tromboembolismo pulmonar justifico el tratamiento anticoagulante.
Los criterios quirúrgicos por EI izquierda (insuficiencia cardiaca aguda grave aórtica o mitral, infección localmente avanzada, infección por gérmenes de alta virulencia, vegetaciones persistentes, vegetaciones >10mm), difieren de la endocarditis derecha, los cuales son:
- Vegetaciones en válvula tricúspide >20 mm
- Émbolos pulmonares sépticos recurrentes con o sin insuficiencia cardíaca derecha concomitante
- Absceso valvular
- Endocarditis causada por microorganismos difíciles de erradicar
- Bacteriemia persistente a pesar de una terapia antimicrobiana adecuada
- Insuficiencia cardíaca derecha secundaria a insuficiencia tricuspídea grave
- Shock séptico o cardiogénico
Teniendo en cuenta lo discutido, el equipo médico tratando coincide en la necesidad de la intervención quirúrgica en este caso. La pregunta más importante a plantearse es: ¿cuándo realizar la cirugía?
Existen indicaciones para realizar de urgencia o emergencia.
- Emergencia (<24 h): shock cardiogénico, insuficiencia cardíaca refractaria grave, shock séptico refractario con foco intracardíaco no controlable, complicaciones perivalvulares con compromiso hemodinámico (absceso roto, fístula)
- Urgente (2–7 días): insuficiencia cardíaca moderada no refractaria, infección persistente (hemocultivos positivos con tto adecuado >7 días), absceso perivalvular sin shock, pseudoaneurisma o dehiscencia de prótesis, vegetaciones muy grandes con alto riesgo embólico: >20 mm en válvulas derechas
- De elección: casos de recambio valvular programado tras control de la infección
En un metaanálisis se plantea que la cirugía precoz disminuye la mortalidad tanto hospitalaria como a largo plazo, especialmente en válvulas nativas. Sin embargo, la principal limitación es la heterogeneidad en el tiempo que se considera cirugía precoz.
Otro estudio plantea que la cirugía temprana puede prevenir complicaciones como embolias sistémicas o progresión del daño valvular, aun no existiendo consenso sobre el momento óptimo para intervenir. Si hay una indicación clara, la cirugía no debería demorarse innecesariamente.
En este caso estaba planificado el tratamiento quirúrgico. La paciente se encuentra en situación crítica con múltiples factores de alto riesgo y mal pronóstico, por ello dada la situación actual de la misma se evalúa optimizar estabilidad clínica y planificar la cirugía a la brevedad.
Durante la internación en sala general la paciente se mantuvo estable, hasta el dia 18 de internación donde por disminución del ritmo diurético y registros hipotensivos, compatible con parámetros de shock se decidió su pase a unidad coronaria, donde requirió uso de dobutamina y noradrenalina, con monitoreo estricto. Se realizó nuevo ecocardio donde destaca disfunción severa del ventrículo derecho.
El día 23 de internación se llevó a cabo cirugía cardiovascular. La misma requirió de bomba de circulación extracorpórea. Durante la intervención se drenó material purulento pericárdico, se observó el absceso de anillo tricuspídeo realizando drenaje del mismo, sin daño de válvula tricuspídeo, con lo cual se realizó plástica de la misma. La válvula pulmonar tenía una vegetación de gran tamaño y una perforación, por lo cual se procedió al reemplazo de la misma. Se realizó una primera inspección con ecocardiografía transesofágica intraoperatoria, donde se observó resultado exitoso de los procedimientos realizados.
A pesar de los esfuerzos realizados, la paciente continuó con requerimiento de alta dosis de inotrópicos y no pudo desvincularse a la bomba de circulación extracorpórea, falleciendo en quirófano.
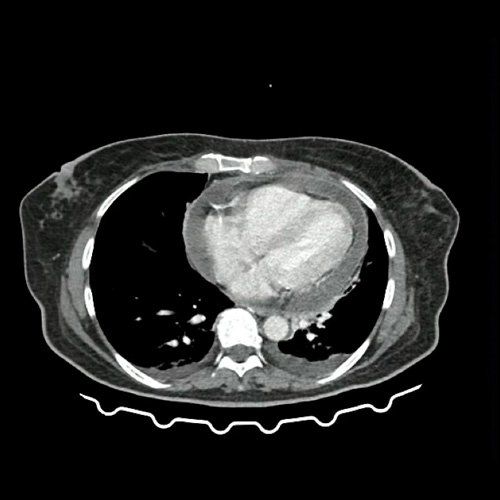
Anexo 1: TAC de tórax con contraste, corte axial. DÍA 0 06/09/2025
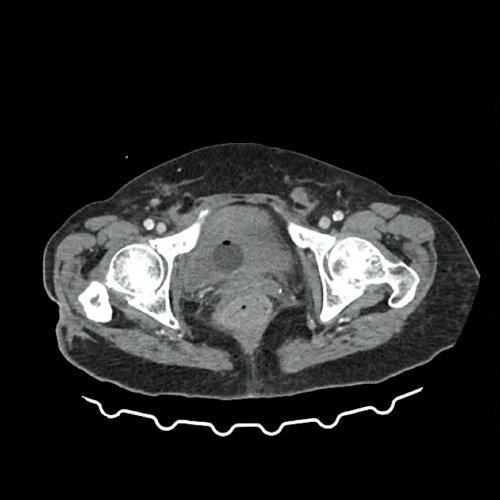
Anexo 2: TAC de pelvis con contraste, corte axial. DÍA 0 06/09/2025
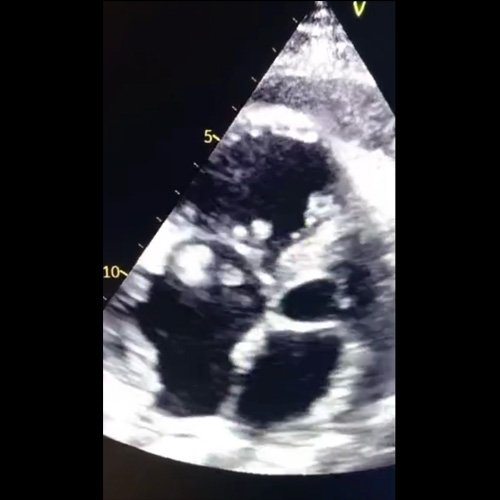
Anexo 3: Ecocardiograma transtorácico DÍA 9
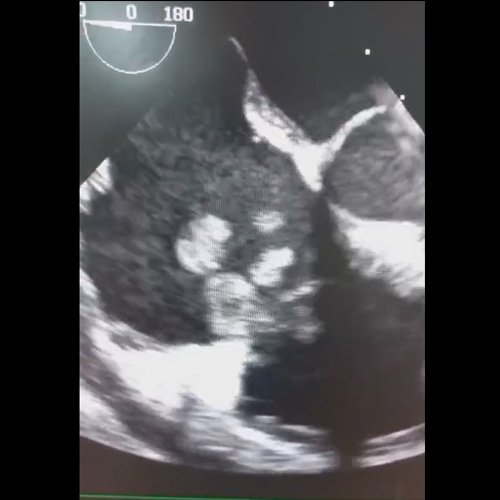
Anexo 4: Ecocardiograma transesofágico DÍA 12
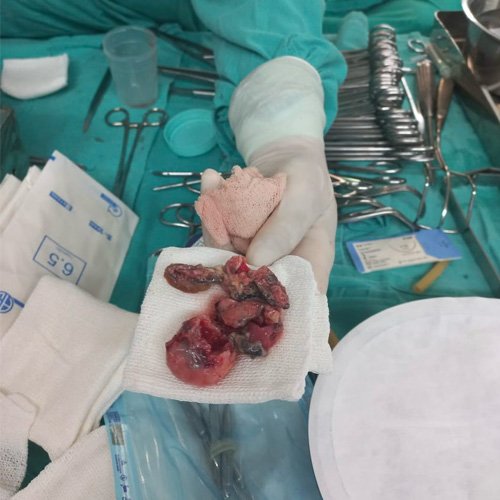
Material trombótico extraído asociado a válvula pulmonar