Enfermedad actual:
Paciente masculino de 48 años derivado de consultorio externo de endocrinología por alteración analítica en laboratorio de control. Al interrogatorio dirigido refiere además de 72 horas de evolución episodios intermitentes de dolor abdominal tipo cólico, difuso, de intensidad 8/10 que cede parcialmente posterior a las deposiciones, acompañado de náuseas y 3 vómitos alimenticios. Niega fiebre, síntomas urinarios, disnea, y otros signos y síntomas agregados.
Antecedentes personales:
- Enfermedades del adulto:
- Diabetes mellitus tipo II insulino requirente, diagnosticada en 2020.
- Hipertensión arterial.
- Dislipemia.
- Accidente cerebrovascular isquémico en enero de 2024. Secuela neurológica: paresia braquio-crural izquierda +4/5.
- Glaucoma agudo diagnosticado en Julio de 2025, sin adherencia al tratamiento.
- Internaciones previas:
- Enero de 2025 por infección de piel y partes blandas a nivel de miembro inferior izquierdo por lo que realizó tratamiento antibiótico con ampicilina-sulbactam y trimetoprim-sulfametoxazol durante 9 días dirigido a aislamiento de Staphylococcus aureus meticilino sensible en cultivo de colección.
- Noviembre de 2024 por infección de piel y partes blandas coleccionada en pie izquierdo. Requirió desbridamiento quirúrgico a cargo del Servicio de Ortopedia y Traumatología, y realizó tratamiento antibiótico con ampicilina-sulbactam y trimetoprima-sulfametoxazol por 12 días, sin aislamiento en cultivos. Posteriormente el paciente decidió su alta voluntaria sin completar estudios ni tratamiento.
- Antecedentes Traumáticos:
- Herida de arma de fuego en pierna derecha a los 17 años. Sin más datos
- Antecedentes Quirúrgicos:
- Toilette en cara plantar de pie izquierdo en Noviembre de 2024.
- Antecedentes Alérgicos: niega
- Medicación habitual: insulina NPH 5 unidades predesayuno y 5 unidades precena, enalapril 10 mg cada 12 horas, atenolol 25 mg cada 12 horas, aspirina 100 mg/día, atorvastatina 20 mg/día, clopidogrel 75 mg/día, omeprazol 20 mg/dia, acetazolamida 250 mg/día, colirio. Adherencia irregular
- Vacunación: no recabada.
- Hábitos tóxicos: ex etilista de baja jerarquía, el resto niega.
Antecedentes familiares:
Padre: fallecido por complicaciones de enfermedad pulmonar obstructiva crónica
Madre: fallecida por complicaciones de diabetes mellitus
Hermanas/os: 2 hermanos con diabetes mellitus
Hijos: 2 sanos.
Exámenes complementarios previos:
Laboratorio (31/01/25): Urea 60 mg/dl, creatinina 1.63
HbA1c (18/01/24): 12%
Ecocardiograma Doppler (08/11/24): FEY 72%. Ventrículo izquierdo dilatado leve hiperdistrofia excéntrica moderada, engrosamiento y contractilidad normal. FSVI global conservada. Aurícula izquierda dilatada, leve volumen de AI 38ml/m2 de superficie corporal.
Examen físico:
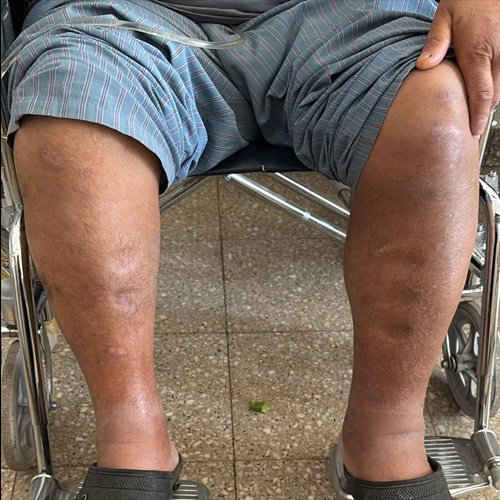
- Impresión general: Buen estado general. Anasarca.
- Signos vitales: TA 140/70 mmHg, FC 70 lpm, FR 17 rpm (en reposo), T 36.2 ºC, SatO2 99% (0.21)
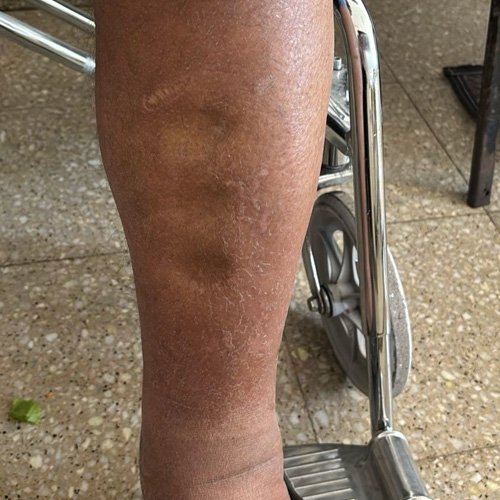
- Piel: Sin cicatrices. Hiperpigmentación en miembros inferiores
- Cabeza: Ojos: conjuntivas rosadas, escleras blancas. Movimientos oculares no dolorosos. Fosas nasales: permeables sin secreciones ni epistaxis. Puntos sinusales negativos. Cavidad bucal: mucosas húmedas. Lengua central sin lesiones.
- Cuello: cilíndrico, simétrico, no se palpan adenopatías ni tiroides. Ingurgitación yugular no evaluable por características anatómicas del paciente. Pulsos carotídeos simétricos, sin soplos.
- Tronco: diámetro anteroposterior normal, sin cicatrices. Mamas: sin nódulos ni depresiones, ni secreción por pezón. Columna: sonora, indolora. Puño-percusión: negativa bilateral.
- Aparato Respiratorio: respiración costo abdominal, sin utilización de músculos accesorios, reclutamiento abdominal, tiraje intercostal/supraclavicular, ni aleteo nasal. Expansión de bases y vértices conservada. Excursión de bases conservadas. Sonoridad conservada. Murmullo vesicular conservado. Se auscultan sibilancias aisladas en ambos campos pulmonares. Taquipnea durante esfuerzos mínimos.
- Aparato Cardiovascular: ritmo cardíaco regular, ruidos cardíacos hipofonéticos, sin soplos ni R3/R4.
- Abdomen: abdomen globuloso, sin estigmas de circulación colateral ni cicatrices. Edema de pared abdominal. Blando, depresible y doloroso de forma difusa a la palpación profunda. No se evalúan visceromegalias por panículo adiposo. Timpanismo conservado. Traube libre. Ruidos hidroaéreos conservados.
- Neurológico: Vigil, orientado en tiempo, espacio y persona. Lenguaje: nomina y repite. Comprende: comandos y órdenes complejas. Pupilas: isocóricas reactivas y simétricas. Movimientos oculares externos: completos. Pares craneales: impresionan conservados. Reflejos osteotendinosos: positivos en los miembros evaluados. Sensibilidad: táctil superficial conservada. Coordinación: sin alteraciones. Respuesta plantar: indiferente bilateral. Hoffman: negativo bilateral. Marcha: conservada. Sin signos meníngeos.
- Extremidades: hemiparesia braquiocrural derecha +4/5 Superiores: Tono, trofismo y movilidad conservados. Pulsos conservados. Sin adenopatías. Inferiores: Tono, trofismo y movilidad conservados. Homans y Ollows negativos. Sin adenopatías. Edemas duros bilaterales infrapatelares, godet +++.
- Región Perineal y genital: edema testicular sin signos de flogosis.
Exámenes Complementarios:
| Laboratorio: | Dia 0 | Dia 2 | Dia 5 | Dia 6 | Dia 9 |
| Hemoglobina (g/dL) | 9.8 | 8.5 | 9.3 | 9.8 | 9.8 |
| Hematocrito (%) | 29 | 26 | 29 | 30 | 31 |
| VCM (fl) | 80.4 | 83.2 | 84.3 | 83.1 | 82.9 |
| HCM (pg) | 27.5 | 27.4 | 27 | 27.1 | 26.6 |
| Glob. blancos (/mm) | 29930 | 24110 | 14620 | 15390 | 8990 |
| Neutrófilos (%) | - | 90 | - | 75 | - |
| Eosinófilos (%) | - | 0 | - | 1 | - |
| Basófilos (%) | - | 0 | - | 0 | - |
| Linfocitos (%) | - | 5 | - | 9 | - |
| Monocitos (%) | - | 4 | - | 8 | - |
| Plaquetas (/mm) | 349000 | 316000 | 352000 | 345000 | 338000 |
| Glicemia (mg/dl) | 297 | 175 | 313 | 287 | 309 |
| Urea (mg/dl) | 194 | 229 | 182 | 145 | 92 |
| Creatinina (mg/dl) | 4.32 | 4.59 | 2.55 | 2.18 | 1.72 |
| Sodio (mEq/l) | 127 | 130 | 137 | 140 | 134 |
| Potasio (mEq/I) | 3.14 | 2.96 | 3.35 | 3.04 | 2.90 |
| Cloro (mEq/l) | 89 | 95 | 103 | 104 | 96 |
| Calcio (mg/dL) | - | 7.3 | - | - | - |
| Fósforo (mg/dL) | - | 7.1 | - | - | - |
| Magnesio (mg/dL) | - | 2.5 | - | - | - |
| pH | 7.302 | 7.202 | 7.332 | 7.418 | - |
| pCO2 (mmHg) | 35.1 | 43.2 | 41.4 | 39.6 | - |
| pO2 (mmHg) | 22.5 | 30.5 | 36.2 | 42.3 | - |
| Exceso de base (mmol/L) | -8.6 | -10.7 | -4.2 | 0.5 | - |
| HCO3 (mmol/L) | 17 | 16.6 | 21.4 | 25 | - |
| SatO2 (%) | 26.2 | 40.9 | 59.5 | 74.5 | - |
| Ácido láctico (mmol/L) | 1.69 | 2.27 | 1.89 | 1.24 | - |
| VES (mm/1° hora) | 120 | - | - | - | 96 |
| PCR (mg/L) | 586 | - | - | 246.1 | 138.8 |
| TP (seg) | 18.8 | 19 | - | - | - |
| KPTT (seg) | 36 | 37 | - | - | - |
| RIN | 1.5 | 1.47 | - | - | - |
CULTIVOS:
- Urocultivo (dia 0): negativo.
- Hemocultivos x 2 (dia 0): positivo para bacilos gram positivos 7.70 hs (probable contaminación - sospecha de bacilo ambiental) / ½ negativo.
LABORATORIOS:
- Orina completa (dia 0): color ambar, aspecto opalescente densidad 1015, pH 5, proteinuria 1.34 g/l, glucosuria 1.30 g/l, cetonuria no detectable, pigmentos biliares no detectables, urobilinas normal, hemoglobinuria 3+, hematíes 4-5 x campo de 400x, leucocitos 1-2 x campo de 400x, piocitos no se observan, células epiteliales 1-2 x campo de 400x, cilindros granulo-hialinos 1 cada 2-3 campos y cilindros granulosos 1 cada 8 a 10 campos. Índices urinarios(03/9/25): sodio 30 (meq/l), potasio 30.64 (meq/l), cloro 13 (meq/l), creatinina 106.17 (mg/dl), urea 849 (mg/dl), proteinuria 1.34(g/l), índice proteinuria/creatininuria 1262.1 mg/g creat., glucosuria en orina aislada 1.30. FENa calculado 0.96 (%).
- Perfil lipídico (dia 2): Colesterol total 105 mg/dl, HDL 30 mg/dl, LDL 44 mg/dl, triglicéridos 87 mg/dl.
- Perfil de hierro (dia 2): Ferremia 18 ug/dl, TIBC 120 ug/dl, % sat transferrina 15, ferritina 1396 ng/ml.
- PTH (dia 2): 122 pg/ml
- 25 Hidroxivitamina D (dia 2): 4.0 ng/ml
- Serologías (dia 2): HIV, VHB, VHC no reactivos.
- Índices urinarios al azar (dia 3): sodio 37 meq/l, urea 981 mg/dl, cloro 21 meq/l, creatinina 44.55 mg/dl, potasio 8.8 meq/l, proteinuria 0.51 g/l, IPC 1144 mg/g creat.
- Orina de 24hs (dia 5): proteinuria 4.48, cretininuria 2016.63, urea 58, sodio 320, potasio 63.38, diuresis 5820, cloro 236, proteinuria 1.99, IPC 6096.8, glucosuria 15.13
- Hisopado COVID - ETI (dia 5): Detección de ARN de SARS CoV2: no detectable. Virus influenza A/B: no detectable. VSR: no detectable.
- HbA1c (dia 7): 10.5 %
- Sedimento urinario especializado: gotas lipídicas aisladas. No se observan glóbulos rojos, cristales ni cuerpos ovales.
- Orina completa (dia 9): color amarillo claro, aspecto opalescente, densidad 1015, pH 6, proteinuria 1.99 g/l, glucosuria 15.3 g/dl, cetonuria no detectable , pigmentos biliares no detectables, urobilinas normal, hemoglobinuria +4, hematíes 5-6 x campo de 400x, leucocitos 14-15 x campo de 400x, piocitos escasos, células epiteliales 18-20 x campo de 400x, cilindros no se observan. Observaciones: gérmenes .
- Índices urinarios al azar (dia 9): sodio 47 meq/l, urea 739 mg/dl, cloro 47 meq/l, creatinina 34.53 mg/dl , potasio 17.33 meq/l, proteinuria 1.96 g/l, IPC 5676.2 mg/g creatinina.
IMÁGENES:
- Ecografía abdominal (dia 0): Estudio técnicamente dificultoso por características antropomórficas del paciente y falta de colaboración. Hígado: explorado vía intercostal. Impresiona de forma y contornos conservados. Tamaño normal. Parénquima homogéneo. Sin imagen de lesión focal en segmentos visualizados. Vesícula: de dificultosa evaluación, impresiona de paredes engrosadas e irregulares, paredes miden 4 mm de espesor. No se logra visualizar litiasis en su interior. Vía biliar: de calibre conservado. Páncreas: forma, tamaño, contornos y ecoestructura conservada. El conducto de Wirsung no se encuentra dilatado. Bazo: no se observa esplenomegalia, de parénquima homogéneo. Riñón derecho: situación, tamaño y morfología normal. Parénquima homogéneo. ECM respetado. Vía excretora de calibre conservado. No se observan imágenes de litiasis de mediano y gran tamaño. Riñón izquierdo: situación, tamaño y morfología normal. Parénquima homogéneo. ECM respetado. No se observan imágenes de litiasis de mediano y gran tamaño. Vía excretora de calibre conservado. No se visualiza líquido libre al momento del examen
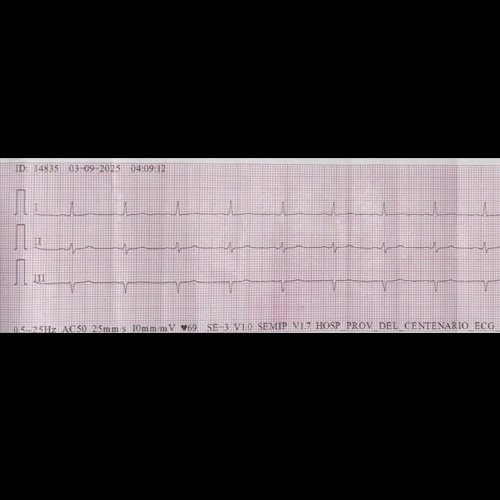
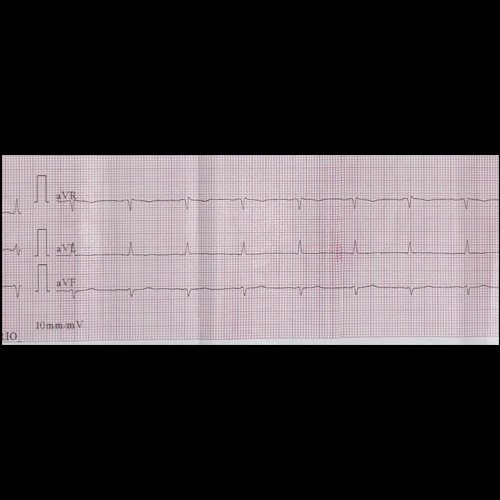
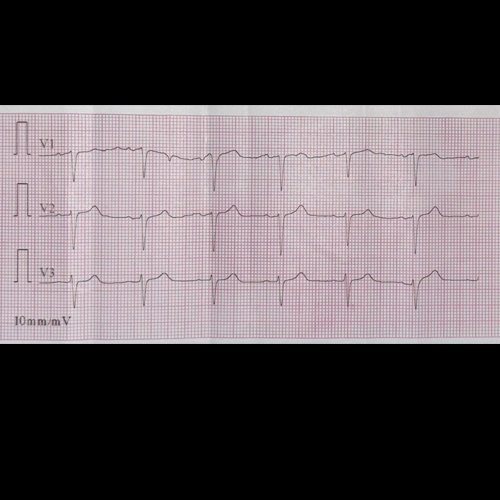
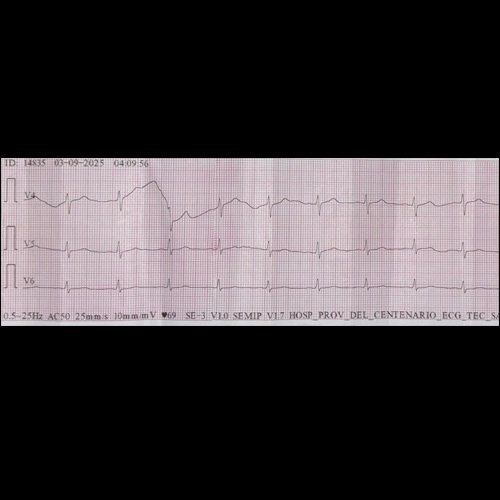
- Electrocardiograma (dia 2): ritmo regular, sinusal. Sin signos de isquemia aguda ni arritmias.
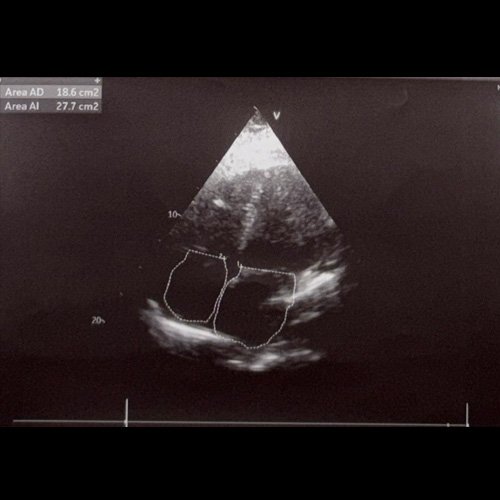
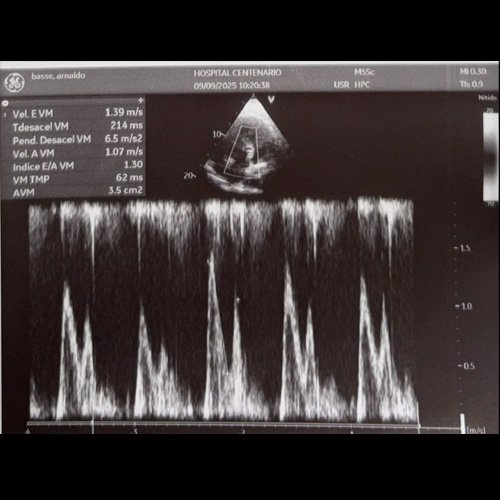
- Ecocardiograma (dia 6): Fey 60%. Ecocardiograma con ventrículos de dimensiones y función sistólica conservadas. Se observa hipertrofia concéntrica leve del ventrículo izquierdo (imvi 119 g/m², epr 0,42). La contractilidad global es normal y la fracción de eyección se encuentra conservada. Aurícula izquierda dilatada en grado leve (área 27 cm²). aurícula derecha levemente dilatada (área 18 cm²). Valvulograma sin alteraciones, con válvula aórtica trivalva de apertura y cierre normales. Raíz aórtica y aorta ascendente de dimensiones normales. Pericardio sin alteraciones ni derrame. Vena cava inferior de 25 mm con colapso inspiratorio conservado. comentario: Mitral: flujo de morfología pseudonormal. E/e promedio 18. leve reflujo. aórtico: flujo de morfología y velocidad máxima normal, sin reflujo. tricuspídeo: flujo de morfología y velocidad máxima normal, reflujo leve que no permite estimar psap. pulmonar: flujo de morfología y velocidad máxima normal, sin reflujo. Pmap estimada por tiempo de aceleración vp: 28 mmhg. Conclusiones: hipertrofia concéntrica, dilatación biauricular, disfunción diastólica grado IIc con evidencia de aumento de pfdvi, vci dilatada con colapso, pmap levemente aumentada
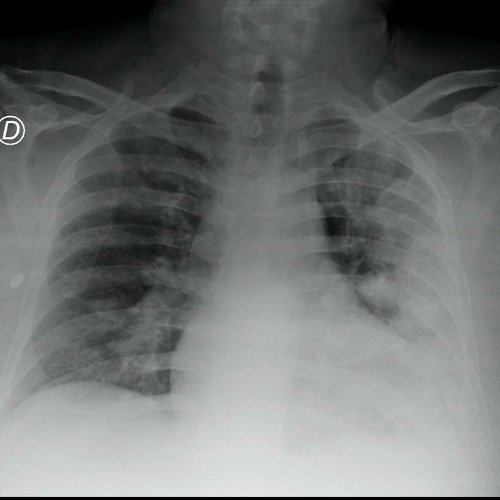
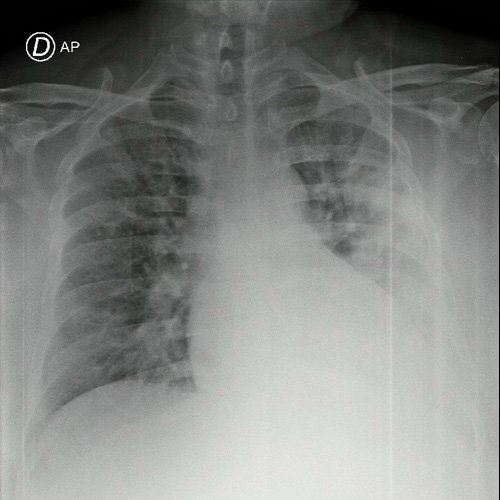
- Radiografía de tórax (03/09/25): penetrada, levemente rotada, índice cardiotorácico aumentado , senos costofrénicos derecho libre. Se observan infiltrados bilaterales a predominio izquierdo.
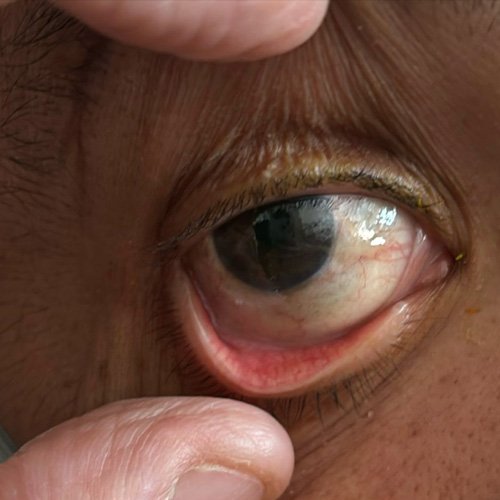
- Fondo de ojos (dia 3): Ojo derecho.: Papilas bordes netos, excavación fisiológica. Hemorragias puntiformes aisladas. Retina aplicada. Ojo izquierdo: Papila bordes netos, excavación fisiológica. Hemorragia subhialoidea superior a la papila. Retina aplicada. Sin conducta por oftalmología. Control por ambulatorio.
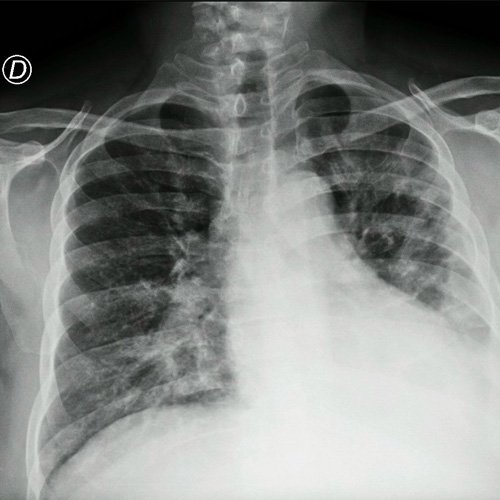
- Radiografía de tórax (dia 9): senos costofrénicos derecho libre, infiltrados bilaterales en mejoría respecto a radiografía de ingreso.
- Ecodoppler de miembro inferior izquierdo (dia 9): Sistema venoso profundo: venas femoral, común, femoral, femoral profunda y poplítea, compresibles. Por doppler se registran flujos sincrónicos con la respiración. Venas del sistema venoso profundo y muscular de la pantorrilla, compresibles. Sistema venoso superficial: Vena safena magna compresible. Vena safena parva compresible. Al momento del estudio no se observan signos actuales de trombosis venosa profunda en los segmentos explorados.
Evolución:
A su ingreso, se inicia fluidoterapia con cristaloides, insulinoterapia con NPH e insulina corriente y tratamiento antibiótico de forma empírica con ceftriaxona previa toma de cultivos. Evolucionó al día 3 con ortopnea, evidenciándose al examen físico rales crepitantes bibasales y aumento de edemas en miembros inferiores, con requerimiento de oxigenoterapia a bajo flujo por lo que se suspendió fluidoterapia y posteriormente inició balance hídrico negativo con diuréticos de asa presentando mejoría de la función respiratoria y renal.
Suspendió el tratamiento antibiótico con ceftriaxona tras completar 7 días, sin aislamiento en cultivos. Continuó con balance hídrico negativo los días subsiguientes con mejoría de parámetros clínicos y analíticos hasta que al día 9 de internación se agrega al tratamiento expansión con albúmina.
Por presentar antecedente de diagnóstico reciente de glaucoma, fue evaluado por el Servicio de Oftalmología quienes constatan presión intraocular aumentada y reinstauran tratamiento acorde.
Pendientes:
- Balance hídrico negativo
- Control evolutivo
Se presenta el caso de un paciente varón de 48 años con múltiples factores de riesgo cardiovasculares (hipertensión arterial, diabetes mellitus tipo II, dislipidemia y obesidad) con daño de órgano blanco (2 internaciones previas por pie diabético, y 1 por ACV isquémico) y mal control de sus enfermedades crónicas quien cursó internación por síndrome nefrótico asociado a lesión renal crónica reagudizada y foco infeccioso con foco respiratorio.
La discusión del caso en cuestión presentó la siguiente organización:
- Representación del problema. Se interpretó como síndrome nefrótico secundario a nefropatía diabética, sin presentar hallazgos sugestivos de otra enfermedad con capacidad de ser causal de la disfunción renal por lo que se desestimó la necesidad de progresar estudios etiológicos (ej. punción-biopsia renal).
- Manejo intrahospitalario de disfunción renal. A su ingreso por sospecha de componente prerrenal de la lesión renal se inició fluidoterapia, sin mejoría de parámetros analíticos y con desmejoría clínica agregando requerimiento de oxigenoterapia por cánula nasal de bajo flujo, mayor dificultad respiratoria y aumento de edemas periféricos por lo que se suspende fluidoterapia e inicia balance negativo con diuréticos de asa (furosemida). Se interpretó el cuadro como disfunción renal en contexto de congestión venosa en paciente hipervolémico, por lo cual durante la discusión se repasó la fisiopatología de dicho cuadro y las distintas variables tanto del examen físico, analíticas y la importancia del protocolo VEXUS con ecografía a los pies del paciente. A su vez, por falta de respuesta clínica durante la internación con permanencia de edemas, el Servicio de Nefrología indicó expansión con albúmina con el objetivo de optimizar tratamiento diurético. Dicha conducta resultó motivo de debate ya que no se encuentran estudios randomizados y aleatorizados que justifiquen con alto nivel de evidencia el uso de la albúmina en estos casos, excepto en casos de resistencia a diuréticos (definida como la falla terapéutica con dosis máximas toleradas de furosemida) además de analizar los riesgos posibles como sobrecarga hídrica o reacciones anafilácticas. En el caso de nuestro paciente, se agrega a estas posibles complicaciones el hecho del diagnóstico de insuficiencia cardíaca con FEY preservada según las características clínicas y ecocardiográficas de nuestro paciente. Además se analizaron otras complicaciones del síndrome nefrótico como el riesgo tromboembólico, inmunocompromiso e hiperlipidemia.
- Síndrome cardio-reno-metabólico. Más allá del diagnóstico del síndrome nefrótico secundario a nefropatía diabética, el paciente en cuestión fue abordado desde la fisiopatología de sus múltiples comorbilidades con la interacción patológica entre sus órganos diana y el consecuente aumento del riesgo cardiovascular. En los últimos años existe abundante bibliografía sobre el tema y el cambio paradigmático tanto del abordaje fisiopatológico como del manejo terapéutico tanto farmacológico como no farmacológico. Se repasó el criterio y las indicaciones acerca de la farmacología indicada para control de sus comorbilidades: antihipertensivos (IECA/ARA-II, B bloqueantes, antagonistas de receptores de mineralocorticoides), antidiabéticos (insulinoterapia, iSGLT-2, agonistas GLP-1), estatinas, tromboprofilaxis y antiagregantes.
- Relación médico-paciente. Desde el interrogatorio inicial hasta las sucesivas entrevistas durante la internación, el paciente mostró claros signos de desconocimiento ante la gravedad de su cuadro, siendo reacio a los consejos médicos y alterando su discurso en múltiples oportunidades. El historial médico del mismo describe en los últimos 5 años claras complicaciones de su vida diaria, tanto laboral como familiar, con daños irreparables en su condición física. Es por esto que se remarcó la importancia de lograr una relación médico-paciente basada en la confianza mutua y el énfasis en la conciencia de enfermedad necesaria para que el paciente pueda nutrirse de las herramientas del sistema de salud y mejorar su capacidad vital de forma integral.
No hay información disponible.
Presentado por
- Paula Gargano Rodriguez Lía, Juan Ignacio
Discusión
- Augsburger Rodrigo - Rahi Virginia